غده ی تیروئید،تفسیر تستهای تیروئیدی
غده ی تیروئید یکی از غدد مهم بدن است که میزان سوخت و ساز انرژی بدن را تنظیم می کند. این غده شکلی شبیه پروانه دارد و در جلوی نای قرار گرفته است.
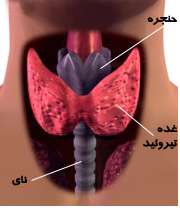
غده ی تیروئید، یُد موجود در غذا را جذب کرده و هورمون های T3 و T4 (تری یدوتیرونین و تترایدوتیرونین یا تیروکسین)را می سازد.
این هورمون ها در غده مزبور ذخیره شده و به تدریج در مواقع لزوم به داخل خون رها می شوند.
هورمون های تیروئید برای رشد نرمال مغز و دستگاه عصبی به خصوص در سه سال اول زندگی ضروری هستند و در صورت عملکرد نامناسب آن ها ممکن است عقب ماندگی ذهنی بروز کند. بچه ها در سنین بالاتر برای رشد مناسب و بزرگسالان برای متابولیسم منظم و تنظیم سوخت و ساز بدن به هورمون های تیروئیدی نیازمند هستند. به همین علت در بعضی کشورها در بدو تولد تست تنظیم تیروئید از نوزادان به عمل می آید.
هیپوتالاموس تنظیم کننده ی ساخت هورمون های تیروئیدی است، به طوری که هورمونی به نام TRH آزاد می کند که به هیپوفیز رفته و هیپوفیز نیز هورمون Thyroid Stimulating Hormone یا TSH را به خون آزاد می کند که این هورمون غده تیروئید را تحریک می کند تا هورمون های تیروئیدی را در خون آزاد کند. به همین دلیل در مواقعی که سطح هورمون تیروئید در بدن کاهش می یابد، TSH بیشتری در خون ترشح می شود و سطح آن در خون بالا می رود.
برعکس در پُرکاری تیروئید که میزان زیادی هورمون(T3 و T4)در خون وجود دارد، TSH کمتری آزاد می شود و سطح آن در خون کاهش می یابد. البته در مراحل اولیه ی عملکرد نامناسب غده ی تیروئید ممکن است حتی TSH نرمال باشد، ولی معمولاً بعد از چند هفته TSH میزان واقعی هورمون تیروئید را منعکس می کند. معمولاً برای اطمینان، T3 و T4 کل پلاسما و T3 و T4 آزاد در آزمایشات اندازه گیری می شوند.

غده تیروئید ابتدا T4 و به مقدار خیلی ناچیزی T3 تولید می کند. اکثر T3 موجود در خون به وسیله ی تبدیل T4 به T3 در بافت احشایی حاصل می شود. برای آنکه T4 بتواند اثر خود را بر سلولها بگذارد با حذف یک اتم ید باید به T3 تبدیل بشود. این تبدیل به طور عمده در کبد و در بافتهای خاصی از بدن از جمله مغز رخ میدهد.T3 و T4 بعد از ساخته شدن در تیروئید به وسیله ی پروتئین هایی نظیر آلبومین و TBG و ترانس تیرتین در خون انتقال می یابند.
تنها مقدار بسیار جزئی یعنی حدود 1 درصد هورمون های T3 و T4 به صورت آزاد در خون هستند و جالب اینجاست که فقط همین مقادیر آزاد بر بافت ها مؤثر هستند. همچنین با وجودی که مقدار T3 آزاد بسیار کمتر از T4 آزاد است، ولی تأثیر بیشتری بر نحوه ی مصرف انرژی توسط بدن دارد.
در آزمایش تیروئید چه مواردی اندازه گیری می شوند؟
معمولاً تست TSH اصلی ترین و مهم ترین ارزیابی است، ولی به همراه آن ممکن است کل T3 و T4 (مقادیر متصل به پروتئین + مقادیر آزاد)و نیز T3 و T4 آزاد (FT3 و FT4)مورد بررسی قرار گیرند. مقادیر رفرانس در زیر آورده شده اند:
TSH = 0/4 – 4/5 mu/L
T3 = 87- 180 ng/dl
T4 = 5/6 – 13/7 mcg/dl
FT3= 230 – 420 Pg /dl
FT4 = 0/8 – 1/5 ng/dl
سطح TSH
TSH اولین شاخصی است که پزشکان برای ارزیابی عملکرد تیروئید در نظر میگیرند. آزمایش TSH میزان هورمونهای محرک تیروئید را که از هیپوفیز ترشح میشود، اندازه گیری میکند. TSHآزمایش دقیقی برای تشخیص هم پرکاری و هم کم کاری تیروئید محسوب میشود. اگر سطح TSHزیر حد طبیعی باشد، نشان دهنده پرکاری تیروئید است. اگر سطح آن بالاتر از حد طبیعی باشد، معمولاً نشانهای از کم کاری تیروئید است. افرادی که عملکرد تیروئیدشان کمتر از حد معمول است، به دلیل پایین بودن سطح هورمونهای تیروئید، TSHبیشتری تولید میکنند. زیرا غده هیپوفیز میخواهد غده تیروئید را برای تولید هورمونها بیشتر تحریک نماید. اگر نتیجه TSHغیرطبیعی باشد، باید ارزیابیهای بیشتری در خصوص علت این اختلال صورت بپذیرد.
سطح T4
تیروئید بهصورت عمده هورمون T4 تولید میکند و تنها مقدار کمی هورمون T3 تولید مینماید.
T4 به دو شکل در بدن ما وجود دارد:
- T4 که به پروتئین حامل متصل شده و در خون بهصورت هورمون ذخیرهای در حال گردش میباشد، هر زمان که نیاز باشد به T4 آزاد تبدیل میگردد.
- T4 آزاد یا FT4. این شکل از T4 فرم فعال هورمون تیروئید میباشد و هر زمان که نیاز باشد وارد سلولها میشود.
سطح بالایی از T4 و یا FT4، نشان دهنده پرکاری تیروئید است و سطح پایین T4 و یا FT4 نشاندهنده کم کاری تیروئید. هنگام بارداری و یا مصرف قرصهای ضد بارداری سطوح پروتئینهای حامل در خون افزایش مییابد. بنابراین ممکن است سطح T4 خانمی بالا باشد، این موضوع الزاماً به معنای پرکاری تیروئید نیست. در برخی از بیماریها و یا هنگام استفاده از کورتیکواستروئیدها (داروهایی که برای درمان آسم، ورم مفاصل و بیماریهای پوستی استفاده میشود)ممکن است سطح پروتئینهای حامل هورمونهای تیروئید کاهش یابد، درنتیجه سطح T4 کل کاهش مییابد، در این موارد نیز الزاماً شخص به کم کاری تیروئید مبتلا نمیباشد.
سطح T3
اگر پزشک در فردی که دارای سطح طبیعی FT4 است، به پرکاری تیروئید مشکوک شود، آزمایش شاخص T3 میتواند برای مشخص شدن وضعیت مفید باشد. در برخی از موارد پرکاری تیروئید سطح FT4 طبیعی است ولی سطح T3 آزاد یا همان FT3 افزایش مییابد. بنابراین اگر پزشک به پرکاری تیروئید مشکوک باشد، اندازهگیری هر دو شاخص T4 و T3 میتواند مفید باشد. آزمایش T3 بهتنهایی در تشخیص کم کاری تیروئید مفید نیست، چرا که سطح آن تا زمانی که کم کاری تیروئید به مراحل شدید خود نرسد، کاهش نمییابد.
آزمایش TSI
ایمونوگلوبولین تحریککننده تیروئید، یک نوع آنتیبادی خود ایمن است که در بیماری گریوز یافت میشود. TSI مشابه TSH عمل میکند و با تحریک سلولهای تیروئید، باعث ترشح هورمونهای اضافی تیروئید میشود. آزمایش TSI میزان TSI در گردش خون را اندازه گیری میکند، معمولاً زمانی در خواست میشود که:
- در افراد مبتلا به بیماری گریوز زمانی که تشخیص بیماری مبهم است.
- در دوران بارداری
- برای مشخص کردن آنکه آیا یک فرد در حال بهبودی است یا نه
آزمایش آنتیبادیهای ضد تیروئید
آنتیبادیهای ضد تیروئید نشانگرهایی در خون هستند که در تشخیص بیماری هاشیموتو بسیار مفید میباشند. دو نوع اصلی آنتیبادی ضد تیروئید وجود دارد:
- آنتیبادیهای ضد TG، که به یک پروتئین در تیروئید به نام تیروگلوبولین حمله میکنند.
- آنتیبادی تیروئید پراکسیداز یا ANTI TPO ، آنتیبادیهایی هستند که به آنزیمی در سلولهای تیروئید به نام "تیروئید پراکسیداز" حمله میکنند.
امروزه روش های جدید بررسی غده ی تیروئید شامل اسکن غده ی تیروئید و اسکن یُد برداشتی می باشند. در روش اسکن تیروئید، ایزوتوپ یُد به بیمار تجویز شده و منتظر شروع مراحل هورمون سازی مشابه عملکرد طبیعی تیروئید می شوند و از این طریق تفاوت از میزان نرمال تعیین می شود.
در روش اسکن یُد برداشتی، یُد نشاندار برداشته شده توسط غده ی تیروئید بررسی می شود. افراد هیپوتیروئید کمتر برداشت می کنند و برعکس افراد هیپرتیروئید، یُد بیشتری برداشت می کنند.
لازم به ذکر است که اندازه گیری T3 و T4 به وسیله روش های RIA انجام می گیرد که جایزه نوبل 1977 را برای مبدعان این روش به ارمغان داشت.
نشانه های معمول هیپوتیروئیدیسم (کم کاری تیروئید):
اِدِم، فراموشی، اضافه وزن، خستگی، حساسیت به سرما، موی خشک و شکننده، یبوست، انقباض عضلانی، افسردگی، گواتر(بزرگی تیروئید)، پریود نامنظم با مقدار زیاد

نشانه های معمول هیپرتیروئیدیسیم (پُرکاری تیروئید):
کاهش وزن سریع، افزایش اشتها، فشار خون بالا، تعریق، ضعف عضلانی، عدم تحمل گرما، انقباضات روده ای مکرر، لرزش، نامنظم بودن پریود، التهاب و ورم بافت اطراف چشم و گواتر (بزرگی تیروئید)

شماتیکی از اختلالات غده تیروئید

رِژیم غذایی:
به نظر می رسد رژیم غذایی، نقش مؤثری در بهبود عملکرد غده ی تیروئید داشته باشد. تغذیه ی نامناسب و مصرف غذاهای پُرکالری و فاقد مواد مغذی نظیر فست فودها و انواع غذاهای آماده موجب کمبود یُد در بدن می شوند که به تدریج اختلالات تیروئید را به دنبال خواهند داشت. انواع کیک، بیسکویت، شیرینی جات، محصولات قنادی حاوی آرد سفید، چای، قهوه، غذاهای حاوی مواد نگهدارنده، شکر سفید، کمپوت ها و غذاهای چرب از این دسته هستند که باید برای عملکرد مناسب تیروئید به میزان زیادی محدود شوند.
بعضی غذاها عملکرد هورمون های تیروئیدی را مهار می کنند. این مواد اغلب از خانواده براسیکا هستند و شامل انواع کلم، بروکلی، اسفناج، گل کلم و خردل می باشند. در افراد مستعد ابتلا به کم کاری تیروئید(مثلا افرادی که دارای سابقه خانوادگی آن هستند)، مصرف زیاد سویا، شلغم و یا حتی گردو نیز ممکن است مشکل ایجاد کند. دخانیات(اعم از سیگار، تنباکو و.)و شکر سفید نیز تأثیر منفی در سلامت تیروئید دارند.
غذاهای دریایی نظیر ماهی و جلبک های دریایی غنی از یُد هستند. افراد مبتلا به اختلالات تیروئید باید پروتئین خالص مصرف کنند، زیرا از ریزش مو که اختلال عمومی در ناهنجاری تیروئید است جلوگیری می کند. حبوبات، لوبیا، تخم مرغ، ماکیان و ماهی پروتئین مناسبی به بدن می رسانند. شیر نیز غذای مناسبی برای افراد تیروئیدی است. همچنین باید سعی شود برای نشاسته رژیم، بیشتر از گندم کامل و سیب زمینی استفاده شود.
غذاهای غنی از روی هم مفید هستند، چون روی مانع کاهش سطح هورمون T3 در بدن می شود. از غذاهای حاوی روی، می توان به غلات کامل، دانه ها، جگر، پنیر، ماهی و تخم مرغ اشاره کرد.
افراد مبتلا به اختلالات تیروئیدی روزانه به 400 میکروگرم سلنیوم نیاز دارند که این عنصر به وفور در غلات کامل، امعا و احشا، حبوبات، دانه ها و ماهی یافت می شود.
ورزش:
ورزش و تحرک کافی راه مناسبی برای حفظ عملکرد طبیعی غده ی تیروئید است. پیاده روی، دو و کوهنوردی بهترین و مناسب ترین ورزش ها هستند. 20 دقیقه ورزش هوازی در هر روز کمک زیادی به تنظیم غده ی تیروئید می کند. یوگا نیز یکی از ورزش های مفید است، زیرا حرکات منظم و متوالی باعث تحریک کارکرد این غده می شوند.
استراحت:
استراحت مناسب و متدهای آرام سازی از راه های مهم درمان بیماری به حساب می آیند. در طول دو ماه اول درمان، هر هفته یک روز استراحت کامل به بیماران توصیه می شود. بدن افرادی که اختلالات تیروئید دارند، نباید زیاد خسته شود و باید از تمام موارد استرس زا و ناراحت کننده دوری نمایند.
منابع:
بهناز عباسی مقدم - کارشناس ارشد تغذیه
ماهنامه ی دنیای تغذیه
http://www.tebyan.net/newindex.aspx?pid=149035
- ادامه مطلب
تاریخ: جمعه , 12 آذر 1395 (18:08)
- گزارش تخلف مطلب








 ♦
♦ 
